Лечение конъюнктивита у новорожденных детей
Лечение конъюнктивита у новорожденных детейРазновидности ретинопатии и лечение заболевания
Ретинопатия – это собирательное понятие, которое включает в себя заболевания сетчатки, сопровождающиеся ее атрофией, дистрофией или нарушением кровообращения.
Надо сказать, что заболевание является одной из ведущих причин слепоты.
Что такое ретинопатия
Ретинопатия – это заболевание поражающие ретинальные сосуды, что приводит к кровообращению сетчатки, дистрофии и атрофии зрительного нерва.
Болезнь не сопровождается болевыми ощущениями. При этом сопровождается следующими симптомами:
- Появлением плавающих пятен перед глазами;
- Снижением зрения;
- Появлением пелены перед глазами;
- Сужением поля зрения;
- Отек сосудов;
- Ухудшение центрального зрения.
Причины ретинопатиии в зависимости от вида
Причиной гипертонической ретинопатии становятся:
- Артериальная гипертензия;
- Почечная недостаточность;
- Токсикоз беременных.
 Причиной диабетической ретинопатии становится сахарный диабет 1-го или 2-го типа.
Причиной диабетической ретинопатии становится сахарный диабет 1-го или 2-го типа.
Ускорить появление симптомов болезни могут артериальная гипертензия, ожирение, нефропатия, гипергликемия. Заболевания развивается практически у всех пациентов с длительным течением сахарного диабета.
Ретинопатия может возникнуть при следующих патологиях крови:
- Лейкоз;
- Полицитемия;
- Анемия;
- Макроглобулинемия Вальденстрема.
При этом офтальмологическая картина болезни отличается в зависимости от причин заболевания.
Атеросклеротическая ретинопатия развивается у пациентов с системным атеросклерозом. В этом случае происходят такие же изменения в сетчатке, как и при гипертонической ретинопатии.
Травматическая ретинопатия появляется в результате резкого сдавливания грудной клетки, что становится причиной спазма артериол и гипоксии сетчатки и выходом транссудата.
Причиной заболевания у недоношенных является недоразвитие сетчатки. Наиболее подвержены этому заболеванию дети, родившиеся на сроке гестации менее 31 недели.
Классификация заболевания
 Первичная ретинопатия – представляет собой повреждение пигментного эпителия в макулярной зоне сетчатки. Заболевания носит не воспалительный характер.
Первичная ретинопатия – представляет собой повреждение пигментного эпителия в макулярной зоне сетчатки. Заболевания носит не воспалительный характер.
Причины его до сих пор не выяснены. Чаще всего болезнь проявляется у лиц мужского пола, возраст которых от 20 до 40 лет, переживших сильные эмоциональные стрессы. Проявляется в виде следующих симптомов:
- Сужение поля зрения;
- Пелена перед глазами;
- Плавающие пятна (скомы) нарушающие зрение;
- Нарушение центрального зрения.
В свою очередь, первичные ретинопатии включают в себя следующие состояния:
- Наружная экссудативная ретинопатия;
- Центральная серозная ретинопатия;
- Острая задняя многофокусная ретинопатия.
При вторичной — разрушение сетчатки происходит в результате разных заболеваний, таких как сахарный диабет, атеросклероз, гипертоническая болезнь.
Вторичные ретинопатии включают в себя: диабетические, атеросклеротические, травматические, гипертонические, а так же ретинопатии, возникающие на фоне болезней крови.
В отдельную группу вынесена ретинопатия недоношенных детей.
Диабетическая ретинопатия глаз
Возникает на фоне длительно существующего сахарного диабета 1 (инсулинозависимый) и 2 (инсулиннезависимый) типов. Обычно развитию ретинопатии предшествует нефропатия (диабетическое поражение почек), артериальная гипертензия и ожирение.
 Начальные стадии диабетической ретинопатии проявляются следующими симптомами: снижением зрения, особенно в сумеречное время суток, появлением чувства пелены перед глазами и темных плавающих пятен.
Начальные стадии диабетической ретинопатии проявляются следующими симптомами: снижением зрения, особенно в сумеречное время суток, появлением чувства пелены перед глазами и темных плавающих пятен.
При этом затрудняется выполнение работы, связанной с напряжением зрительного анализатора.
По мере прогрессирования заболевание приобретает необратимый характер. Развиваются осложнения: деформация стекловидного тела, тракционная отслойка сетчатки, кровоизлияние в полость стекловидного тела, атрофия зрительного нерва.
Для диагностики ретинопатии при сахарном диабете пользуются следующими исследованиями:
- Определяют остроту зрения и ширину полей зрения;
- Проводят офтальмоскопию глазного дна с детальным исследованием сосудов сетчатки и диска зрительного нерва.
- Ультразвуковое исследование. С его помощью оценивают уплотнения, кровоизлияния и рубцовые изменения на сетчатке.
- Электроретинография. Она позволяет определить электрический потенциал сетчатки и оценить ее функциональные способности.
- Измерение показателя внутриглазного давления (тонометрия).
В сложных случаях при лечении диабетической ретинопатии может понадобиться выполнение ретинальной ангиографии и лазерной сканирующей томографии.
Лечение направлено на стабилизацию сахарного диабета и снижение уровня глюкозы в крови.
Наружная экссудативная ретинопатия
 Наружная экссудативная ретинопатия чаще всего возникает у мужчин молодого и среднего возраста. При ней в сетчатке возникают точечные геморрагии (кровоизлияния) и откладываются кристаллы холестерина. Обычно заболевание поражает один глаз.
Наружная экссудативная ретинопатия чаще всего возникает у мужчин молодого и среднего возраста. При ней в сетчатке возникают точечные геморрагии (кровоизлияния) и откладываются кристаллы холестерина. Обычно заболевание поражает один глаз.
Болезнь прогрессирует медленно и сопровождается снижением остроты зрения. Может осложниться отслоением сетчатки или формированием глаукомы. Лечится при помощи лазерной коагуляции сетчатки.
При наружной экссудативной ретинопатии изменения появляются на периферической части глазного дна, макулярная зона поражается в редких случаях. Симптомами заболевания являются:
- Артериовенозные щунты (прямые соединения вен и артерий);
- Микроаневризмы (небольшие локальные расширение капилляров сетчатки глаза).
Центральная серозная ретинопатия
Причина этой ретинопатии до сих пор остается неизвестной. Была выявленная определенная закономерность в сочетании болезни с головными болями по типу мигренозных.
Проявляется сужением полей зрения, падением остроты зрения, а так же появлением скотом (темные пятна в поле зрения) и микропсии – уменьшением рассматриваемых объектов.
Острая задняя многофокусная ретинопатия
Может поражать оба глаза одновременно. Сопровождается выраженным отеком диска зрительного нерва и расширением ретинальных кровеносных сосудов. У части больных снижается прозрачность стекловидного тела и развивается иридоциклит – воспаление радужной оболочки и ресничной мышцы.
Основное клиническое проявления – появление скотом в поле зрения и снижение остроты зрительных функций.

Лечение данного заболевания проводится консервативно и включает в себя следующие группы препаратов:
- Витамины (в основном, ретинол и аскорбиновая кислота, подробнее про продукты с витаминами здесь);
- Ангиопротекторы – средства, защищающие кровеносные сосуды (например, Солкосерил);
- Препараты, обладающие сосудорасширяющими свойствами;
- Кортикостероиды.
Гипертоническая ангиопатия
Формируется на фоне гипертонической болезни и позднего гестоза беременных. В течении болезни выделяют четыре последовательные стадии:
- Гипертонический ангиосклероз. Связан с уплотнением стенки кровеносных сосудов. Клинически может не проявляться.
- Собственно гипертоническая ретинопатия. На этой стадии происходит органическое поражение сетчатки, связанное с отложением липидов, геморрагий (точечные кровоизлияния), а так же формированием ишемических зон, в которых отсутствует кровоток. Происходит прогрессирующее снижение остроты зрения и появляются скотомы. Гипертоническая ретинопатия развивается вследствие неправильного лечения гипертонической болезни. Особенно часто она возникает ,когда пациент не соблюдает всех врачебных рекомендаций или занимается самолечением, подробнее можно прочитать здесь.
- Гипертоническая нейроретинопатия. Характеризуется поражением диска зрительного нерва и развитием отслойки сетчатки. Указанные изменения носят необратимый характер.
- Атрофия зрительного нерва и слепота.
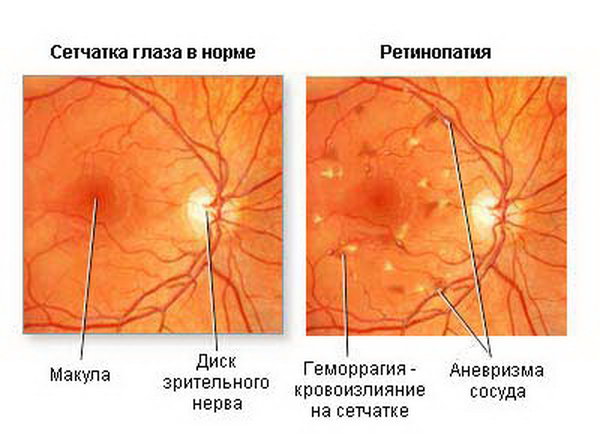 Диагностика гипертонической ретинопатии не обходится без консультаций смежных специалистов – терапевта, эндокринолога и кардиолога. Важную роль в определении стадии ретинопатии играет офтальмоскопия с тщательным исследованием глазного дна.
Диагностика гипертонической ретинопатии не обходится без консультаций смежных специалистов – терапевта, эндокринолога и кардиолога. Важную роль в определении стадии ретинопатии играет офтальмоскопия с тщательным исследованием глазного дна.
Из медикаментозных препаратов используют антиагреганты (препятствуют свертыванию крови), ангиопротекторы, средства, улучшающие микроциркуляцию, витамины, гиполипидемические средства (снижают уровень холестерина в плазме крови). Что касается лечения самой ретинопатии, то оно осуществляется путем лазерной коагуляции сетчатки.
Атеросклеротическая ретинопатия
Возникает на фоне атеросклероза – заболевания, которое характеризуется появлением холестериновых бляшек на внутренней стенке сосудов. Бляшки имеют склонность к постоянному росту и в один момент могут полностью перекрыть кровоток.
Для лечения этого состояния необходимо проводить интенсивную липидопонижающую терапию. На сегодняшний день самой мощной группой препаратов, которая снижает уровень холестерина, являются статины: розувастатин, симвастатин, аторвастатин.
Их регулярный прием позволяет уменьшить размеры атеросклеротических бляшек. Кроме того, назначаются антиагреганты, сосудорасширяющие препараты, а так же нейропротекторы (средства, защищающие нерв и улучшающие передачу импульсов).
Травматическая ретинопатия
Она связана с резким и сильным сдавлением грудной клетки, которое приводит к спазму (сужению) кровеносных сосудов, в том числе и ретинальных. В результате наступает гипоксия сетчатки (кислородное голодание) и повреждение ее структуры.Если имеет место контузия глазного яблока, то тогда развивается помутнение сетчатки. Оно связано с отеком ткани и кровоизлияниями. Для лечения может использоваться Витрэктомия – удаление части стекловидного тела.
Для коррекции этого состояния необходимо проводить активную коррекцию кислородного голодания и витаминотерапию.
Ретинопатия при заболеваниях крови
Нередко ретинопатия развивается на фоне миеломной болезни, тяжелой анемии и лейкозах. Эти заболевания часто сопровождаются внутриглазными кровоизлияниями и снижением кровотока.
В результате развивается тромбоз кровеносных сосудов, кислородное голодание и повреждение сетчатки.
Ретинопатия недоношенных детей
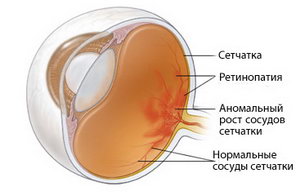 Если ребенок рождается на сроке меньше 32 недель, то его сетчатка не успевает полностью сформироваться. В частности, в отдельных ее зонах могут отсутствовать кровеносные сосуды.
Если ребенок рождается на сроке меньше 32 недель, то его сетчатка не успевает полностью сформироваться. В частности, в отдельных ее зонах могут отсутствовать кровеносные сосуды.
Чем раньше рождается малыш, тем хуже развита сетчатка.
Чтобы предотвратить развитие кислородного голодания и других осложнений, организм начинает запускать компенсаторные реакции, направленные на активацию роста новых сосудов. Однако стенка вновь образованных сосудов очень тонкая и хрупкая, что приводит к появлению множества внутриглазных кровоизлияний.
В результате могут развиться следующие осложнения ретинопатии у недоношенных детей:
- Астигматизм;
- Глаукома;
- Миопия (близорукость);
- Косоглазие;
- Катаракта;
- Отслоение сетчатки;
- Гиперметропия (дальнозоркость);
- Амблиопия (синдром ленивого глаза).
Факторами риска ретинопатии у новорожденных являются:
- Низкий вес при рождении.
- Роды в срок менее 32 недель.
- Выраженная дыхательная и сердечно-сосудистая недостаточность.
- Наличие внутриутробных инфекций.
Лечение заболевания недоношенных хирургическое. В зависимости от показаний возможно проведение витрэктомии, склеропломбировки, лазерной коагуляции сетчатки или криотерапии, при которой на сетчатку воздействуют низкими температурами.
Лечение ретинопатиии недоношенных детей
Недоношенного ребенка спустя 3 – 4 недели после рождения должен обследовать офтальмолог, поскольку именно в этот период появляются первые признаки заболевания. Проверку повторяют каждые 14 дней для того чтобы убедиться, что формирование сетчатки завершено.
3 степень лечат с помощью криокоагуляцию или лазерной коагуляции аваскулярной зоны сетчатки. Осуществлять такое вмешательство необходимо не позже чем через 72 часа после диагностирования заболевания.
Криокоагуляцию проводят под общим наркозом. Техника ее заключается в замораживании бессосудистой части сетчатки, в результате чего прекращается развитие рубцовой ткани.
Самой большой популярность пользуется метод лазерной коагуляции, в этом не требуется обезболивания и наблюдается минимальное количество побочных эффектов.
4-ю и 5-ю лечат с помощью хирургических методов циркулярного пломбирования склеры и ли транцилиарной витрэктомии.